
乳腺癌的术后辅助治疗始于20多年以前,迄今已经完成了100多组前瞻性随机临床试验,最有代表性的研究由Fisher、Bonadonna、早期乳腺癌试验协作组(EBCTCG)等完成,他们的研究证明乳癌术后辅助化疗能明显延长病人的无病生存期和总生存期。目前辅助治疗在世界范围内己被广泛接受。
1.1 哪些病人需要行术后辅助治疗?

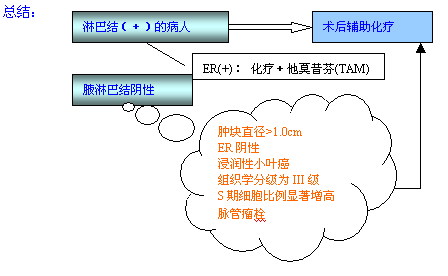
目前认为,对淋巴结阳性的病人,应给与术后辅助化疗。回顾性研究表明,无论对绝经前或绝经后病人,化疗均能够降低死亡率。如果雌激素受体阳性,在化疗的基础上加用他莫昔芬(TAM)能进一步降低死亡率。NSABPB-16与B-20试验表明,对淋巴结阳性和阴性、雌激素受体(ER)阳性的绝经后病人,化疗加他莫西芬(TAM)比单用TAM能明显提高总生存率和无病生存率。EBCTCG的最新研究也表明,化疗不但能延长绝经前病人的生存期,而且对绝经后乳腺癌亦有效。如果雌激素受体(ER)阳性,加服他莫西芬(TAM)能进一步提高生存率。TAM的疗效只与ER相关,而与病人月经状况、淋巴结有否转移无关。
对腋淋巴结阴性的患者,是否行辅助治疗应根据预后指标判断。一般认为,对肿块直径大于1.0cm、ER阴性、浸润性小叶癌、组织学分级为III级、S期细胞比例显著增高、脉管瘤栓、Her-2/neu 阳性等应考虑给予术后辅助治疗。
1.2 最佳治疗方案是什么?
1.2.1 蒽环类与非蒽环类药方案
乳腺癌术后辅助化疗的常用方案有CMF(CTX+MTX+5FU)以及含蒽环类药的联合方案。近年来,由于许多协作研究表明含蒽环类药方案(CAF、AC)优于CMF方案,目前国外趋向于使用含蒽环类药的方案。NSABP B-23试验发现4周期AC方案的疗效与6周期CMF方案的疗效相等。早期乳腺癌试验协作组(EBCTCG)对16组试验(14000例)的分析表明,与CMF方案比较,使用蒽环类方案能使复发和死亡危险分别进一步降低11%与16%,5年和10年死亡率分别降低3.5%(80.2%比76.7%)与4.6%(68%比63.4%)。INT 0102对2691例淋巴结阴性的高危病人评价了6周期CAF与CMF方案的疗效,结果表明,CAF稍优于CMF,5年无病生存率(DFS)和总生存率(0S)分别为85%比82%(P=0.03)与93%比90%(P=0.03)。
综合目前研究结果,一般认为蒽环类方案优于CMF方案。其中,含蒽环类药联合方案治疗4周期与CMF方案化疗6周期的疗效相当。
总结
|
试验 |
病例数 |
患者疾病 |
试验目的 |
临床疗效 |
| NSABP B-23 | - | 乳腺癌 | 评价4周期AC方案与6周期CMF方案的疗效 | 4周期AC方案与6周期CMF方案疗效相等 |
| EBCTCG | 16组 (14000例) | 早期乳腺癌 | 评价蒽环类药方案与CMF方案的疗效 | 蒽环类方案能使复发和死亡危险分别进一步降低11%与16%5年死亡率降低3.5%(80.2%比76.7%)10年死亡率4.6%(68%比63.4%) |
| INT | 2691 | 淋巴结阴性的高危病人 | 评价6周期CAF与CMF方案的疗效 | CAF稍优于CMF5年无病生存率(DFS): 85%比82%(P=0.03)总生存率(0S)93%比90%(P=0.03) |
1.2.2 紫杉类与非紫衫类药方案
紫杉类药物(紫杉醇、泰索帝)的问世是乳腺癌化疗中的一个重要突破,九十年代中期,紫杉醇开始用于乳腺癌术后辅助治疗。美国的协作研究中,对淋巴结阳性病人先以AC方案化疗4周期,然后分两组,一组加4个周期紫杉醇,另一组则不用紫杉醇。随访18个月两组疗效就有显著差异,常规化疗后加用紫杉醇无病生存率从86%提高到90%(P<0.01),总生存率从95%提高到97%(P<0.05)。多因素分析复发率降低22%,死亡率降低26%。然而,随访52个月时,生存率的差异不再显著。
M. D. Anderson的临床试验将524例病人随机分为8周期FAC或4周期紫杉醇加4周期FAC,结果两组0S无显著差异。
NSABP B-28试验对3060例淋巴结阳性病人随机分为4周期AC或4周期AC加4周期紫杉醇,中位随访34个月,预期3年生存率分别为92%与90%,两组DFS均为81%。
BCIRG 001比较了TAC(75/50/50mg/m2,q3wk×6)与FAC(500/50/500mg/m2,q3wk×6)方案辅助治疗淋巴结阳性乳腺癌的疗效。其中745例随机分入TAC组,746例分入FAC组,对受体阳性病人在化疗后口服TAM 5年。中位随访时间33个月。结果表明,TAC方案能够显著提高淋巴结1-3阳性病人的DFS(使风险降低32%)和0S(风险降低54%)。
NSABP B-27试验对2411例可手术乳腺癌随机分为AC方案术前化疗4周期;或AC周期加泰索帝4周期;或AC与泰索帝各4周期。初步结果表明,三组肿块和乳房切除率无差异。但第3组临床CR率(65%)高于1、2组(40%),病理CR率(25.6%)也显著高于1、2组(1 3.7%),但尚无DFS与0S结果。
因此,目前结果尚不能支持在辅助治疗中常规使用紫衫美药物,需要进一步扩大临床研究。国外几组大规模随机分组临床试验正在进行或已经完成入组,其最终结果有望弄清紫杉醇和泰索帝在乳腺癌辅助治疗中的地位。
总结:紫杉醇用于乳腺癌术后辅助治疗的临床试验
|
时间 |
病例数 |
患者疾病 |
试验设计 |
临床疗效 |
| 美国的协作研究 | - | 淋巴结阳性乳腺癌 | 先以AC方案化疗4周期,然后分两组: 4周期紫杉醇组和不用紫杉醇组。随访18个月 | 加用紫杉醇无病生存率从86%提高到90%(P<0.01) 总生存率从95%提高到97%(P<0.05) 复发率降低22% 死亡率降低26% 随访52个月时,生存率的差异不再显著。 |
| M. D. Anderson | 524 | 早期乳腺癌 | 随机分为8周期FAC或4周期紫杉醇加4周期FAC, | 两组总生存率0S无显著差异 |
| NSABP B-28 | 3060 | 淋巴结阳性乳腺癌 | 随机分为4周期AC或4周期AC加4周期紫杉醇,中位随访34个月, | 预期3年生存率分别为92%与90%,两组DFS均为81%。 |
| BCIRG 001 | 1491 | 淋巴结阳性乳腺癌 | 745例随机分入TAC组(75/50/50mg/m2,q3wk×6),746例分入FAC组(500/50/500mg/m2,q3wk×6),对受体阳性病人在化疗后口服TAM 5年。 中位随访时间33个月 |
TAC方案能够显著提高淋巴结1-3阳性病人的DFS(使风险降低32%)和0S(风险降低54%)。 |
| NSABP B-27 | 2411 | 可手术乳腺癌 | 随机分为AC方案术前化疗4周期;或AC周期加泰索帝4周期;或AC与泰索帝各4周期。 | 三组肿块和乳房切除率无差异 第3组临床CR率(65%)高于1、2组(40%) 病理CR率(25.6%)也显著高于1、2组(1 3.7%), 但尚无DFS与0S结果。 |
1.2.3 TAM与卵巢去势及芳香化酶抑制剂

EBCTCG分析了55组共37000例随机临床试验的结果,证实口服TAM 5年能使复发和死亡率分别降低47%和26%,并能使对侧乳腺癌发生风险降低一半。进一步分析提示TAM疗效与受体状况相关,而与年龄、月经状况或是否化疗无关。
对绝经前病人,已有8组试验对卵巢切除或抑制与LH-RH类似物及化疗进行了比较,结果提示,卵巢切除加或不加TAM的疗效与CMF化疗的疗效相似。然而,由于只有两组已正式发表结果、多数研究使用的是CMF而非含蒽环类药方案、在化疗组均未加TAM而卵巢切除组中有4组加用了TAM,故对上述结果的解释应慎重。
最近试验表明,对9366例绝经后病人随机分TAM 20mg/d,共2年,瑞宁得1mg/d,共5年,或联合给药5年。与TAM相比,使用瑞宁得组病人复发率降低20%,但联合给药与单用TAM组疗效相似。由于中位随访时间仅为3年,故需要继续随访以确定各自的最终疗效。
目前一般认为,对受体阳性的病人,无论是否绝经,应常规给予TAM治疗,目前资料尚未明确在化疗后是否应行卵巢切除。在未接受化疗或化疗后仍未绝经的病人,需要通过协作研究以确定去势加TAM或芳香化酶抑制剂的作用。
1.3 生物治疗的地位

Her-2/neu过度表达见于20%~30%乳腺癌。Her-2/neu阳性提示对CMF方案和TAM耐药,病人预后差。对该组病人,应考虑使用含蒽环类药的联合方案化疗。
针对不同的病人,开展“个体化”治疗。是目前临床研究的热点。例如。对Her-2阳性的病人,目前国际上正在开展应用Trastuzumab (Herceptin)这类生物修饰剂(Biologic modifiers),进行特异性靶向干预(Specific targeted Interventions)或与细胞毒药物联合使用的多中心临床协作研究。在尚无肯定结论之前,不建议在临床试验范围外常规使用Herceptin。
1.4 辅助治疗期限

在国外,目前认为术后辅助治疗时间应为4-6个月,一般给与4-6周期化疗,延长化疗时间或给予更多周期化疗并不能提高疗效。TAM用法为10-20mg,每日2次,应在化疗结束后连服5年。目前的研究已经表明,口服TAM 5年的疗效优于1~2年。EBCTCG的大规模研究(20000例)证实,与1~2年比较,口服TAM 5年能使10年复发率和死亡率分别降低6%(66%比72%,P<0.00001)与3%(65%比68%,P<0.008),而内膜癌和肺栓塞的发生率仅从0.1%增加至0.2%。

