垂体瘤(Pitutary adenoma)
垂体瘤(Pitutary adenoma) |
|
|
|
 |
|
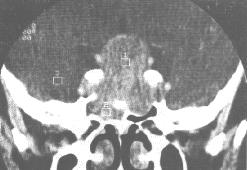 |
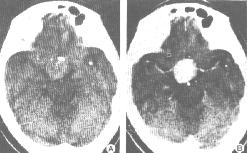
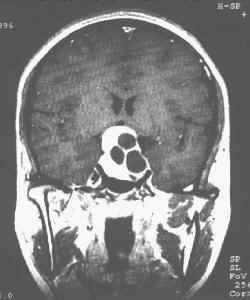
| 垂体瘤。CT平扫(上左图)示鞍上池大部分闭塞,局部可见一圆形略高密度病灶,其内可见条状钙化。增强(上右图)示病灶均匀强化,边界清楚,周围无甚水肿。冠状面(下图)示垂体瘤向鞍上、两侧鞍旁及蝶窦内生长,鞍底骨质吸收、破坏,以右侧为著。
|
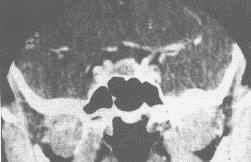 |
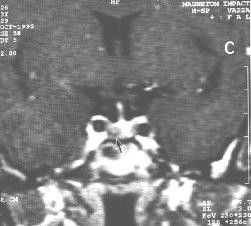
| 垂体微腺瘤。CT冠状面增强示垂体中央一小低密度病灶,局部鞍膈膨隆。
|
 |
|
 |
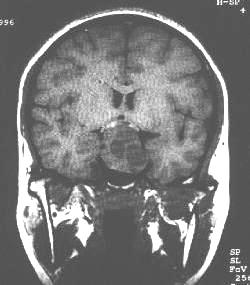
| 垂体瘤。鞍内病变向鞍上、鞍下和鞍旁延伸,视交叉明显向上移位,鞍底左下倾斜。病灶边缘较光滑,T1加权(上图)大部分为圆形或类圆形的低信号囊性区,其余为中等信号实性区。增强后囊变区无强化(下图)。
|
 |
|
垂体微腺瘤。MR冠状面T1加权示垂体右份一圆形无强化低信号区(黑箭头)。 | |
| [病因病理] |
| 垂体瘤属良性上皮源性肿瘤,累及垂体前叶,占颅内肿瘤的10%-18%,以女性多见。根据有无激素分泌,将该瘤分为功能性(占75%)和无功能性(占25%),有分泌功能者可再分为生长激素腺瘤、泌乳素腺瘤、促肾上腺皮质激素腺瘤、促性腺腺瘤等。依肿瘤大小分微腺瘤(直径<10mm)和(大)腺瘤(直径>10mm)。 |
| [临床表现] |
| 无功能性的垂体腺瘤通常诊断较晚。肿瘤压迫视交叉引起视野缺损,压迫正常垂体腺出现垂体功能低下。侵犯海绵窦可出现第3、4、5颅神经障碍,向上延伸至第三脑室或孟氏孔可引起脑积水。有功能性的垂体瘤发病初期即可发现,大多数属于微腺瘤。泌乳素瘤表现为乳溢-闭经综合征。嗜酸细胞瘤表现为肢端肥大症。 |
| [影像学表现] |
垂体大腺瘤
1.CT表现:
①鞍内占位,多呈圆形,可向鞍上或向两侧生长,平扫多为等密度(占63%)或高密度(占16%)。
②16%的肿瘤内有出血,急性出血为高密度,以后为等密度或低密度。
③蝶鞍扩大,鞍底下凹变薄、侵蚀或破坏。
④增强扫描后肿瘤多为明显强化。
2.MR表现:
①鞍内软组织肿块,大部分边缘光滑,向鞍上、鞍旁或鞍下延伸。
②T1及T2加权肿瘤实性部分呈等信号。
③病变可包绕、推压双侧颈内动脉、同时使视交叉受压移位。
④瘤体内部可囊变、坏死,大的肿瘤常压迫第三脑室,引起双侧脑室积水。
⑤增强后,瘤体实性部分呈明显强化。
垂体微腺瘤
1.CT表现:
①垂体内异常密度区,多为低密度。
②垂体上缘突起,尤其是局限性不对称性上突,常提示一个潜在的腺内肿块。
③垂体高度异常,一般直径高于8mm为异常,但18岁-35岁正常女性垂体直径可达9.7mm。
④垂体柄偏移。正常垂体柄位正中或下端极轻的偏斜(倾斜角为1.5°左右),若明显偏移肯定为异常。
⑤鞍底骨质变薄、侵蚀和下凹。
2.MR表现:
①垂体局限性异常信号,T1加权较正常垂体信号略低,T2加权分界不明显。
②垂体上缘局限性膨隆,垂体柄移位。
③鞍底向下呈浅弧样凹陷。
④动态增强早期,正常垂体强化明显,瘤体不强化或强化轻微。
⑤结合实验室检查,相关的内分泌异常。
|
| [鉴别诊断] |
垂体大腺瘤需与以下病变鉴别:
①颅咽管瘤:常为囊性或囊实性,多有囊壁钙化,且以鞍上病变为主,几乎不侵及鞍底。
②漏斗星形细胞胶质瘤:肿瘤本身的形态虽与垂体瘤相仿,但肿块不累及鞍底骨质,部位偏后上。
③动脉瘤:病变多在鞍旁,瘤壁常有钙化,瘤内有血流的区域强化显著。
垂体微腺瘤需与以下病变鉴别:
①垂体囊肿:增强扫描病灶不强化,在CT或MRI的动态增强扫描呈低密度(或低信号),而延迟扫描病灶强化,则可排除囊肿。
②正常垂体:10%的垂体功能正常可出现局限性低密度灶,其中一些为中间部的解剖变异,没有内分泌症状的垂体低密度直径在5mm以下者诊断垂体微腺瘤应谨慎; CT发现直径小于3mm的低密度区,还应注意排除伪影。在同一层面采用高分辨重复扫描或平扫与动态增强相结合,有助于肯定病变。 | |
免责声明:
本文仅代表作者个人观点,与肿瘤咨询在线网站无关。其原创性以及文中陈述文字和内容未经本站证实,对本文以及其中全部或者部分内容、文字的真实性、完整性、及时性本站不作任何保证或承诺,请读者仅作参考,并请自行核实相关内容。
上一篇文章: 脑膜瘤(Meningioma) 下一篇文章: 听神经瘤(Acoustic neurinoma)